¿Por qué no se considera la salud bucodental parte de la atención médica primaria?
Las afecciones bucales pueden exponer al organismo a muchos otros males, por lo que los expertos creen que la odontología no debe seguir aislada
Los dientes del paciente parecían estar bien cuidados, pero al dentista James Mancini no le gustaba el aspecto de sus encías. Por casualidad, Mancini conocía al médico del paciente, así que le alertó sobre un posible problema, y pronto surgió un diagnóstico. “En realidad, Bob tenía leucemia”, dice Mancini, director clínico del Centro Dental Meadville de Pensilvania. Aunque el paciente no tenía cansancio ni otros síntomas, “su boca era un desastre”, dice Mancini. “Cuando su médico lo notó, pudieron tratarlo de inmediato”. La salud bucal está estrechamente relacionada con la salud de todo el cuerpo, por lo que la corazonada de Mancini no es sorpresiva. Lo inusual fue que el dentista y el médico se comunicaran.
Históricamente, la odontología y la medicina han funcionado como campos paralelos: los dentistas se ocupan de la boca; los médicos del resto del cuerpo. Esto está empezando a cambiar, pues muchas iniciativas en Estados Unidos y en otros países buscan integrar la atención bucal y la de todo el cuerpo con el fin de abordar con mayor eficacia la diabetes, las enfermedades cardiovasculares, la colocación de prótesis de reemplazo de articulaciones y muchas otras condiciones. La relación exacta entre la salud de la boca y los dientes y las dolencias físicas de otras partes del cuerpo no se conoce bien —y en algunos casos es controversial—, pero los expertos coinciden en que existen vínculos que no deben seguir pasándose por alto.
En los últimos años, los higienistas dentales han empezado a trabajar en clínicas médicas; médicos y dentistas han creado una asociación profesional para promover el trabajo conjunto; y está surgiendo un nuevo tipo de clínica —con dentistas y médicos bajo el mismo techo—.
“Estamos en un punto de inflexión —yo lo llamo la era de la convergencia— en el que la odontología no va a estar separada de la salud general durante mucho tiempo más”, afirma Stephen E. Thorne IV, fundador y director general de Pacific Dental Services, con sede en Irvine, California. “La odontología se incorporará al equipo sanitario de atención primaria”.
Boca enferma, cuerpo enfermo
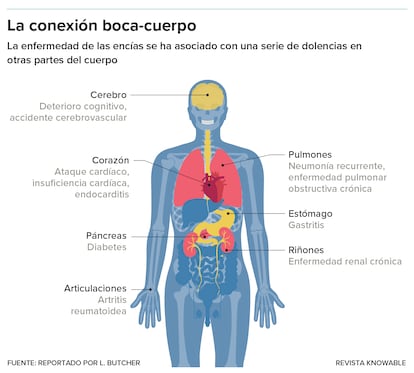
La lista de conexiones entre la salud oral y la salud sistémica —condiciones que afectan a todo el organismo— es notable. Para empezar, tres problemas dentales comunes —caries, pérdida de dientes y enfermedad periodontal— están relacionados con las cardiopatías, la principal causa de muerte en Estados Unidos. “Para mí, el principal factor de riesgo oculto de la principal causa de muerte en nuestro país es la salud bucodental”, dice Ellie Campbell, médica de familia en Cumming, Georgia, y miembro del consejo de la Academia Estadounidense de Salud Oral Sistémica, fundada en 2010 para aumentar la concienciación sobre la relación entre la salud oral y la de todo el organismo.
La enfermedad periodontal, infección e inflamación de las encías y el hueso que soporta los dientes, es la principal culpable. Casi la mitad de los adultos mayores de 30 años padece enfermedad periodontal; a los 65 años, la tasa se eleva a cerca del 70 %. En las primeras fases, llamadas gingivitis, las encías están inflamadas y pueden sangrar. La periodontitis, un trastorno más grave en el que las encías pueden separarse de los dientes, es la sexta enfermedad humana más común.
La periodontitis está asociada a una serie de enfermedades sistémicas: infarto cardíaco, accidentes cerebrovasculares, insuficiencia cardíaca, diabetes, endocarditis, enfermedad renal crónica, neumonía recurrente, enfermedad pulmonar obstructiva crónica, gastritis, artritis reumatoidea, cáncer y deterioro cognitivo.
Los malos hábitos, como el consumo de tabaco y alcohol y las dietas ricas en azúcares, también están implicados. También aumentan el riesgo de caries y de la mayoría de las enfermedades orales, y se vinculan con afecciones como el cáncer, las enfermedades respiratorias crónicas y la diabetes.
Al parecer, las autoridades de la Universidad de Maryland no se percataron de estas conexiones en 1837, cuando la universidad rechazó la propuesta de dos médicos de enseñar odontología a los estudiantes de medicina de dicha institución. En aquella época, la medicina no quería saber nada de la odontología, que era practicada por itinerantes no regulados y con una formación inadecuada, afirma el historiador de la medicina y la odontología Andrew I. Spielman, dentista y cirujano oral de la Facultad de Odontología de la Universidad de Nueva York. “Había muchos charlatanes”, afirma. “Tenían muy mala reputación”.
Ese rechazo impulsó a los médicos Horace Hayden y Chapin Harris a fundar la primera facultad de odontología del mundo, el Baltimore College de Cirugía Dental. Hoy, la odontología es una profesión muy regulada y Estados Unidos cuenta con 73 facultades de Odontología acreditadas.
A pesar de su formación dispar, tanto los médicos como los dentistas son conscientes de que la salud bucal es importante para la salud de todo el cuerpo, afirma Campbell. “Pregunte a un médico de familia y dirá: ‘Ah, sí, si el paciente tiene diabetes, va a tener los dientes y las encías en mal estado, y nunca podré mejorar su diabetes hasta que el dentista le arregle las encías’”, afirma. “Y el dentista dirá: ‘Bueno, nunca podré mejorar sus encías hasta que el médico de atención primaria controle su azúcar’”.
Mancini, dentista de Pensilvania, afirma que a menudo se les pide a sus colegas que examinen la boca de un paciente antes de que los médicos procedan con determinados tratamientos. “Los médicos saben que cualquier infección en un paciente que recibe tratamiento contra el cáncer puede poner en peligro su vida”, afirma. “Los traumatólogos envían ahora a todos sus pacientes al dentista por la misma razón”.
Obstáculos para la atención integral
Trabajar juntos para mejorar la salud de un paciente no es tan sencillo como podría parecer. Hace una década, el gobierno federal (de EE UU) contrató a la Red Nacional de Acceso a la Salud Bucal para llevar adelante un programa piloto que fusionara centros de atención primaria y bucal. La consultora dental de la red, Irene Hilton, dentista del Departamento de Salud Pública de San Francisco, dijo que quedó clara la existencia de tres barreras para esa integración.
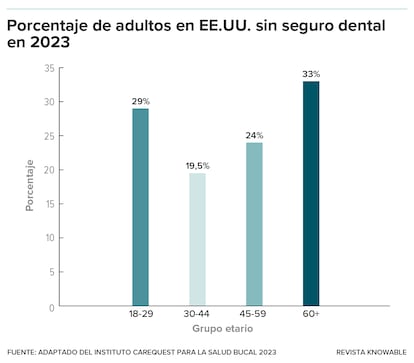
La forma fragmentada en que se paga la atención médica y dental es una de ellas. Si bien más del 90 % de los estadounidenses tiene seguro médico, solo el 77 % de los estadounidenses de entre 19 y 64 años tiene cobertura dental, que generalmente se vende por separado del seguro médico. La aseguradora más grande del país —el programa federal Medicare— generalmente no cubre servicios dentales, y casi la mitad de los estadounidenses de 65 años o más no tiene cobertura dental.
Eso causa problemas a los pacientes que necesitan, por ejemplo, colocarse una prótesis de una articulación, lo que estaría cubierto por el seguro, pero que no pueden pagar el trabajo dental que deberían hacerse previamente. Los cirujanos no reemplazarán una rodilla hasta que los pacientes se hagan el trabajo dental, dice Mancini, “por lo que somos una especie de barrera para que (los pacientes) mejoren su vida”.
Otra barrera es que los dentistas y los médicos no están entrenados de manera rutinaria para trabajar juntos, dice Hilton.
Los estudiantes de odontología cursan anatomía, fisiología y otras ciencias relacionadas con todo el cuerpo, y luego se concentran en el cuidado clínico de la boca y los dientes. Pero muchos médicos casi no tienen formación en salud bucal. Una encuesta de 2009 halló que el 10 % de las facultades de medicina que respondieron a la consulta no ofrecía un plan de estudios de salud bucal y el 69 % ofrecía menos de cinco horas sobre la asignatura.
Una tercera cuestión es lo que Hilton llama infraestructura. En la mayoría de los casos, los registros médicos electrónicos utilizados por los médicos son incompatibles con los empleados por los dentistas, por lo que compartir información por vía electrónica es imposible. De la misma manera, los consultorios dentales no suelen ser parte de las clínicas médicas, donde las derivaciones de pacientes entre médicos y dentistas pueden ser más fáciles.
Si se quiere integrar ampliamente la salud bucal y sistémica, “estas son las cosas que deben superarse o abordarse”, dice Hilton.
La situación no es muy diferente en otras partes del mundo. En 2021, la Organización Mundial de la Salud —al señalar que las enfermedades bucales son un problema de salud pública mundial que afecta a casi 3.500 millones de personas— recomendó que la odontología se centrara más en la prevención y se integrara más con los servicios de atención primaria.
Vínculos demostrados
En el último cuarto de siglo, una gran cantidad de investigaciones han demostrado los vínculos entre la salud bucal y la de todo el cuerpo. Por ejemplo, cuando los investigadores siguieron a 15.456 pacientes de 39 países con enfermedad coronaria estable durante casi cuatro años, descubrieron que aquellos que habían perdido mayor cantidad de dientes tenían mayor riesgo de sufrir un derrame cerebral, un ataque cardíaco o una muerte cardiovascular. De manera similar, un estudio que siguió a 7.466 estadounidenses de entre 44 y 66 años durante un promedio de 14,7 años reveló que aquellos que tenían periodontitis grave registraban un mayor riesgo de cáncer que aquellos que no tenían periodontitis o sufrían de periodontitis leve.
En 2015, la Escuela de Medicina Dental de Harvard lanzó una iniciativa para apoyar la integración de los dos campos —en aspectos como la educación, seguros médicos y práctica profesional—. (La iniciativa obtiene financiación de marcas de productos dentales y compañías de seguros de salud, y Thorne, el director ejecutivo de Pacific Dental Services, forma parte de su junta directiva). “Hemos publicado artículos que identifican vínculos entre la enfermedad periodontal y la diabetes, la hipertensión, la demencia y los resultados adversos del parto, bebés con bajo peso al nacer, nacimientos prematuros, abortos espontáneos, enfermedades renales”, dice Jane Barrow, directora ejecutiva de la iniciativa.
Pero correlación no es lo mismo que causa y efecto, y los científicos no han determinado la relación exacta entre la periodontitis, que afecta a más del 11 % de la población mundial, y diversas enfermedades sistémicas.
La periodontitis se asocia con bacterias en el torrente sanguíneo y con inflamación sistémica, que pueden afectar órganos como el hígado y la médula ósea. Esto, a su vez, puede desencadenar o agravar otras condiciones. Y las bacterias periodontales —que viajan a través del torrente sanguíneo, por inhalación o ingestión— también pueden causar infecciones o exacerbar la inflamación en otras partes del cuerpo.
Cuando en 2012, las principales sociedades profesionales de periodoncia de Estados Unidos y Europa convocaron a un grupo internacional de expertos para revisar la ciencia, concluyeron que era “biológicamente plausible” que la inflamación de la periodontitis aumentara el riesgo de enfermedad cardiovascular e influyera en la diabetes tipo 2 y otras enfermedades —pero “plausibles” era lo más lejos que podían llegar—.
Siete años después, la Federación Europea de Periodoncia y la Federación Mundial del Corazón volvieron a reunir a expertos para revisar nuevos estudios sobre el vínculo entre la periodontitis y los problemas cardiovasculares. Una vez más, aunque los científicos habían logrado algunos avances en la identificación de posibles mecanismos biológicos para explicar la relación, los expertos han llegado a la conclusión de que la evidencia aún no prueba que la periodontitis realmente cause accidentes cerebrovasculares, ataques cardíacos o cualquier otra cosa.
Dando la vuelta a la pregunta, ¿prevenir o tratar la enfermedad periodontal ayuda a prevenir problemas cardíacos? Varios estudios observacionales, en los que los investigadores analizan a los individuos y miden resultados particulares, pero no intervienen, sugieren que el cuidado de la salud bucal, incluido el cepillado y la limpieza dental, marca la diferencia. Por ejemplo, un estudio que monitoreó los hábitos de salud de 11.869 personas de 35 años o más en Escocia halló que, en ocho años, aquellos que rara vez se cepillaban los dientes tenían más problemas cardiovasculares en comparación con aquellos que se cepillaban los dientes dos veces al día.
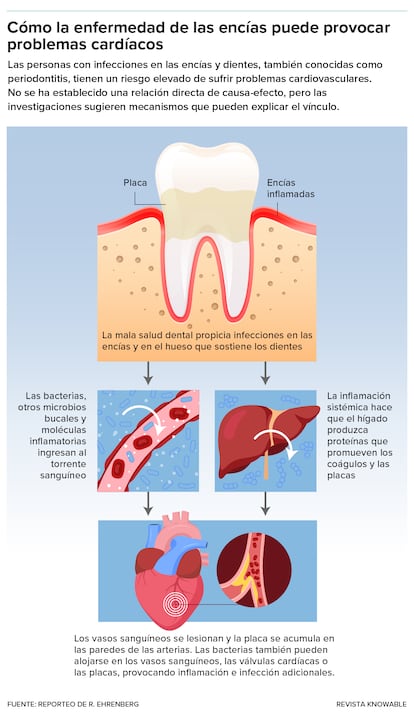
Esto todavía no prueba que prevenir la periodontitis mantenga a raya los problemas cardíacos: otros hábitos o características del grupo que se cepillaba los dientes podría haber sido el factor relevante. La relación es difícil de desentrañar, dice Barrow, porque las personas que cuidan bien su boca tienden a cuidarse bien a sí mismas en general. “¿Podría decirse que las personas que cuidan su boca gozan de mejor salud en general? Probablemente descubrirás que eso es cierto”, afirma. “¿Es porque se están cuidando la boca? No puedo decir eso”.
Y nadie más debería afirmarlo tampoco, coincide un editorial de 2018 publicado en el Journal of the American Dental Association. Los coautores, un grupo de investigadores dentales y de salud pública, advirtieron contra la exageración de la conexión entre la salud bucal y sistémica. “La razón principal para mantener una buena salud bucal es que es importante en sí misma”, escribieron.
Uno de los autores, Bryan Michalowicz, investigador dental del HealthPartners Institute de Minnesota, posteriormente dirigió un equipo que revisó los registros médicos y las demandas de seguros de 9.503 pacientes para ver si el tratamiento de la periodontitis mejoraba los resultados de salud de quienes padecían enfermedad de las arterias coronarias, enfermedad cerebrovascular o diabetes tipo 2.
En general, los pacientes cardiovasculares que recibieron tratamiento dental y mantenimiento de seguimiento no vieron diferencias en la tasa de ataques cardíacos, accidentes cerebrovasculares, cirugías de bypass o procedimientos de angioplastia en comparación con aquellos que no fueron tratados, reportó el equipo en 2023. Del mismo modo, el tratamiento periodontal no redujo significativamente los niveles de azúcar en sangre en pacientes con diabetes tipo 2.
Integración retrasada
Pero los datos que sugieren conexiones han sido suficientes para impulsar muchos esfuerzos de integración local. Además de la Academia Estadounidense de Salud Sistémica Bucal, la Red Nacional de Higienistas Asistenciales, fundada por el higienista Jamie Dooley en 2018, ayuda a preparar a esos profesionales que desean integrar la salud bucal en los sistemas de atención médica.
Y en California, la empresa de Thorne está tratando de facilitar esas interacciones poniendo los servicios médicos y dentales bajo un mismo techo. En diciembre de 2023, Pacific Dental Services abrió una clínica, Culver Smiles Dentistry, en un espacio compartido con un consultorio médico. Es la primera de 25 prácticas médico-odontológicas planificadas que operarán a través de una asociación entre MemorialCare, un gran sistema de salud del sur de California, y Pacific Dental.
Los líderes de la atención sanitaria, afirma Thorne, están empezando a darse cuenta de que pueden mejorar la salud de sus pacientes incorporando la atención dental a la atención primaria.
Es un poco loco, dice, que nuestra boca, nuestra mandíbula y nuestra garganta hayan sido consideradas separadas del resto de nuestro cuerpo durante tanto tiempo. “Esto está cambiando ahora y la atención médica se está dando cuenta de que la boca es la puerta de entrada a gran parte de nuestra salud general”.
Artículo traducido por Daniela Hirschfeld
Este artículo apareció originalmente en Knowable en español, una publicación sin ánimo de lucro dedicada a poner el conocimiento científico al alcance de todos.
Puedes seguir a EL PAÍS Salud y Bienestar en Facebook, X e Instagram.
Tu suscripción se está usando en otro dispositivo
¿Quieres añadir otro usuario a tu suscripción?
Si continúas leyendo en este dispositivo, no se podrá leer en el otro.
FlechaTu suscripción se está usando en otro dispositivo y solo puedes acceder a EL PAÍS desde un dispositivo a la vez.
Si quieres compartir tu cuenta, cambia tu suscripción a la modalidad Premium, así podrás añadir otro usuario. Cada uno accederá con su propia cuenta de email, lo que os permitirá personalizar vuestra experiencia en EL PAÍS.
En el caso de no saber quién está usando tu cuenta, te recomendamos cambiar tu contraseña aquí.
Si decides continuar compartiendo tu cuenta, este mensaje se mostrará en tu dispositivo y en el de la otra persona que está usando tu cuenta de forma indefinida, afectando a tu experiencia de lectura. Puedes consultar aquí los términos y condiciones de la suscripción digital.