Abandonadas por sus maridos por contraer cáncer de cuello uterino en Malaui
En el país con la mayor tasa de mortalidad per cápita del mundo por esta enfermedad, las mujeres participan en grupos de apoyo para sobrevivir al estigma y a la soledad a las que las condena la sociedad
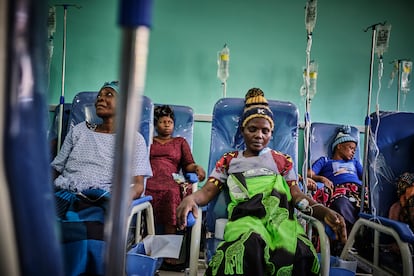
Aliyanesa Nkunye tiene 43 años y un hilo de voz. Sus ojos se empañan al recordar un tiempo que ya no existe: su campo de yuca, en Thyolo, un distrito al sur de Malaui, su puestito donde la vendía y donde ganaba el dinero necesario para alimentar a sus cuatro hijos. Aliyanesa fue agricultora hasta que un día de octubre le diagnosticaron cáncer de cuello uterino. A partir de ese día su vida se vino abajo: su familia y su marido la abandonaron y se quedó sola, enferma y a cargo de cuatro niños.
Desde entonces, nunca habló con nadie sobre su enfermedad hasta que, en diciembre, se unió a los grupos de apoyo para pacientes con cáncer de cuello uterino. “Me siento más liviana después de hablar de lo que me pasa sin sentirme juzgada”, dice.
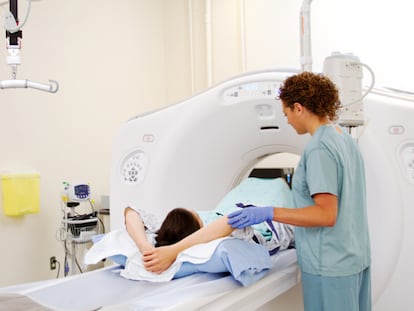
Malaui es el país del mundo con mayor tasa de mortalidad por este tipo de cáncer: casi 52 de cada 100.000 mujeres fallecen al año por esta causa, cifra que es siete veces mayor que la tasa mundial. En el país, 5,4 millones de mujeres de 15 años o más corren el riesgo de desarrollar cáncer de cuello uterino. De las 4.145 mujeres diagnosticadas en 2020 en este Estado, 2.905 murieron, pese a que es una enfermedad que puede prevenirse fácilmente a través de la vacuna contra el virus del papiloma humano (VPH), adoptada por Malaui en 2019.
Aliyanesa pasó cinco años con dolor abdominal, ciclo menstrual alterado y sangrado vaginal. El diagnóstico tardío, otro de los problemas sanitarios de este país del este africano, empeoró su pronóstico, y se encuentra actualmente en quimioterapia neoadyuvante, el tratamiento previo a la cirugía. A pesar de que ha mejorado, el cáncer ha cambiado su vida y la de sus hijos. “Me siento mal porque han tenido que dejar de ir a la escuela y se han visto obligados a trabajar en la calle para traer comida a casa”, lamenta.
Es triste que algunos hombres huyan en un momento como ese. Hay que ponerse en el sitio del otroJustin Moses, esposo de una paciente
Esta mujer describe su soledad con una imagen: sus vecinos la ven llegar del hospital, pero no quieren apoyarla mucho porque si se muere tendrían que hacerse cargo de los gastos del funeral. Los grupos de apoyo son su única vía de escape.
“Queremos animarlas a gestar redes entre ellas. En estos espacios se comparten los problemas por los que pasan y así pueden hablar sobre ello. Hemos observado que tiene un efecto muy positivo”, cuenta Tifera Botomami, supervisora de la iniciativa, que la ONG Médicos Sin Fronteras (MSF) creó en 2021 en el Hospital Central Queen Elizabeth de Blantyre, al sur del país. Las mujeres se reúnen antes de empezar el segundo ciclo de quimioterapia, cuando muchas de ellas ya han experimentado dolor, pérdida del apetito, diarreas, vómitos o caída del cabello. Sentadas en círculo sobre una estera colocada en el patio del hospital, las mujeres escuchan los testimonios de unas y otras.









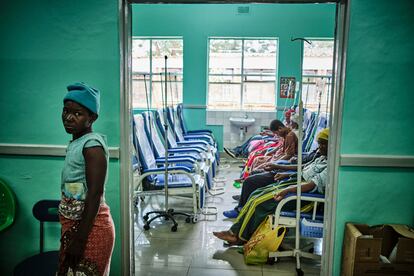
Sus historias son similares a las de Aliyanesa: unas cuentan que sus maridos las abandonaron porque temían contagiarse. Otras que las familias se marcharon huyendo del estigma o que la comunidad las discriminaba por suponer que eran prostitutas. Todas coinciden en que no tienen fuerzas para hacer nada.
Muchas mujeres interrumpían el tratamiento después de los primeros ciclos de quimioterapia y ahora, tras estas sesiones, son conscientes de la necesidad de terminarlo. Concretamente, 28 de las 245 pacientes de este hospital de Malaui dejaron su tratamiento en 2021, pero en 2022, solo siete de las 479 pacientes lo hicieron, explica Raphael Benoit, un responsable de MSF en Blantyre.
Hablar sin miedo
En el grupo de mujeres que comparte sus experiencias, destaca la voz rápida y enérgica de Martha Kambewa, que hace dos años estaba muy enferma. Tras cinco ciclos de quimioterapia y una histerectomía (operación para extraer el útero de una mujer), el cáncer remitió. Sin embargo, hoy sigue sentada en el suelo junto a las demás con el objetivo de animarlas a seguir adelante. “Al principio muchas no me creen cuando les digo que yo también tuve cáncer. Ver que estoy bien las impulsa a seguir con el tratamiento”, explica.
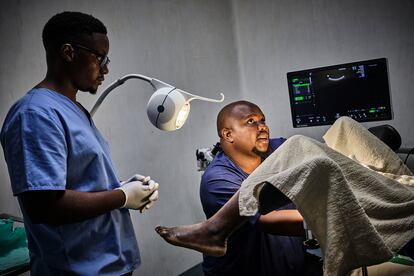
En el hospital también hay grupos de apoyo para las parejas, aunque es poco común que los hombres acompañen a sus mujeres a la consulta. Justin Moses, un agricultor de tabaco, es una excepción y ha acudido a su primera sesión. Le acompañan dos maridos más en una sala donde Kumbukani Kaliwo, trabajador social, modera un encuentro sobre las preocupaciones de los esposos ante este cáncer de sus parejas.
Los 10 países con las tasas más elevadas de cáncer de cuello uterino están en África y aproximadamente el 90% de las 342.000 muertes de 2020 se produjeron en países de renta baja y media
Igual que hacen las mujeres, los hombres también cuentan su experiencia: los dolores de ellas durante las relaciones sexuales, el sangrado vaginal, el miedo a la infección, la primera consulta, la biopsia, la espera de los resultados y el impacto al oír el fatídico diagnóstico. “Esta enfermedad también me afecta a mí. Todo lo que he escuchado hoy aquí me ha hecho aprender sobre la importancia de permanecer a su lado, de cuidarla. Me reconforta escuchar que otros maridos pasan por lo mismo que yo”, cuenta Moses. “Es triste que algunos hombres huyan en un momento como ese. Hay que ponerse en el sitio del otro”, añade.
Una estrategia integral: prevención, diagnóstico y tratamiento
Según datos de la Organización Mundial de la Salud (OMS), el cáncer de cuello uterino es el cuarto tipo de cáncer más frecuente en las mujeres de todo el mundo, con una incidencia estimada de 604.000 nuevos casos en 2020. Los 10 países con las tasas más elevadas de esta enfermedad están en África y de las 342.000 muertes estimadas por este tipo de cáncer ese año, más del 90% tuvieron lugar en los países con renta baja y media.
De acuerdo con los expertos, para reducir significativamente la mortalidad de este tipo de cáncer en Malaui se requiere una estrategia integral en salud basada en la prevención, el diagnóstico y el tratamiento. Pero el acceso al diagnóstico y al tratamiento sigue siendo muy limitado en el país africano, con tan solo dos unidades públicas de oncología: una en Lilongüe, la capital, que recibe a las pacientes de la zona central y norte del país, y otra en Blantyre, en la región sur.
En 2021, MSF registró 1.112 nuevas pacientes, 348 más que en 2020, con una edad media de 47 años y con el 55% de ellas positivas en VIH. “Las mujeres que viven con el VIH y contraen el virus del papiloma humano tienen un riesgo seis veces mayor de desarrollar este tipo de cáncer en comparación con las no portadoras del virus”, según ONUSIDA. Actualmente, en Malaui solo un 34% de las mujeres entre 25 y 49 años se han sometido a un cribado de cáncer de cuello uterino mediante una prueba que detecta inmediatamente la enfermedad.
Ayudas para poder comer
Las consecuencias físicas de la quimioterapia y la cirugía impiden a las mujeres seguir trabajando. En Malaui, muchas de estas pacientes son cabeza de familia y esta situación hace que el principal sustento económico del hogar desaparezca, lo que lleva a que muchas no se alimenten bien y sean más vulnerables ante posibles complicaciones de la enfermedad. Uno de los temas de discusión de las sesiones grupales es la nutrición: qué comer y qué no y cuándo comer cada cosa según su estado de salud. Pero, ¿de qué sirve ofrecer educación nutricional a una paciente si no tiene dinero para comprar los alimentos básicos?
GiveDirectly, una ONG estadounidense, se encarga de amortiguar el impacto de este drama. Gracias al programa Cash for Health (Dinero para salud), la ONG transfiere dinero a las mujeres mediante una aplicación telefónica (ellos mismos les proporcionan un dispositivo y una tarjeta SIM). Desde el lanzamiento del proyecto en agosto de 2022, 141 mujeres se han inscrito y han recibido sus primeros pagos, aunque su objetivo es llegar a 680. Give Directly proporciona un pago inicial de 200.000 kwachas (unos 185 euros) y un pago mensual durante un año de entre 45.000 y 65.000 kwachas (40-60 euros), según cada caso. Con ello, la paciente puede pagar el transporte hasta el hospital y la comida que necesite en casa. Para una mujer de Malaui, donde el salario mínimo mensual apenas sobrepasa los 50 euros, esa ayuda es un alivio.
Puedes seguir a PLANETA FUTURO en Twitter, Facebook e Instagram, y suscribirte aquí a nuestra ‘newsletter’.
Tu suscripción se está usando en otro dispositivo
¿Quieres añadir otro usuario a tu suscripción?
Si continúas leyendo en este dispositivo, no se podrá leer en el otro.
FlechaTu suscripción se está usando en otro dispositivo y solo puedes acceder a EL PAÍS desde un dispositivo a la vez.
Si quieres compartir tu cuenta, cambia tu suscripción a la modalidad Premium, así podrás añadir otro usuario. Cada uno accederá con su propia cuenta de email, lo que os permitirá personalizar vuestra experiencia en EL PAÍS.
En el caso de no saber quién está usando tu cuenta, te recomendamos cambiar tu contraseña aquí.
Si decides continuar compartiendo tu cuenta, este mensaje se mostrará en tu dispositivo y en el de la otra persona que está usando tu cuenta de forma indefinida, afectando a tu experiencia de lectura. Puedes consultar aquí los términos y condiciones de la suscripción digital.