El futuro de los cuidados está en casa: “Como aquí no se está en ninguna parte”
El nuevo modelo busca que las personas que necesitan apoyos puedan ser atendidas en su hogar o de la forma más parecida posible. Tres participantes de proyectos piloto cuentan su experiencia

Rosa Prat tiene 89 años y nunca ha oído hablar de B., que tiene 15, ni tampoco de Francisco Castillejo, que suma 43. No se conocen entre sí, viven en tres puntos distintos de España, pero comparten historia sin saberlo. La mayor de todos cuenta que a estas alturas los días pasan lentos y los años, rápido. Vive en Manresa (Barcelona), en la casa en la que nació, situada en un segundo piso al que se accede por 28 escalones que “son una penitencia” para sus rodillas. Pero es exactamente donde quiere estar. Cada tarde recibe casi seis horas de ayuda a domicilio. B. tenía 12 cuando llegó a un centro para menores declarados en desamparo, después de que a sus padres se les retirara su tutela. La chica había cumplido ya los 14 cuando, hace unos meses, fue acogida por la familia Antoranz Cañas, en la provincia de Guadalajara. Hace poco les dijo que con ellos se siente segura. Francisco reside en Zaragoza, padece una enfermedad neurodegenerativa que lo obliga a desplazarse en silla de ruedas y ha recuperado su vida. Se había dejado ir. El diagnóstico de la enfermedad, el traslado a una residencia y un cambio de rutinas radical lo sumieron en una depresión. Hasta que se mudó a una vivienda a la que acuden asistentes personales que lo ayudan en el día a día. Son tres participantes de tres proyectos piloto cuya misión es buscar evidencias sobre nuevas formas de cuidar.
El objetivo es avanzar hacia un modelo que permita que las personas sean atendidas por las administraciones públicas en sus casas, o de la manera más parecida posible a un hogar cuando deban ir a una institución, como una residencia para mayores o un centro para menores. Que permanezcan conectados con su entorno, que se respete su proyecto vital. Que los cuidados se amolden a sus preferencias. Para ello, el Ministerio de Derechos Sociales tomó la pasada legislatura medidas en varios frentes. Entre ellas, financió con 156,5 millones de euros, gracias a los fondos europeos Next Generation, 20 proyectos piloto que se están ejecutando desde 2022 y hasta final de 2024 a través de 137 entidades sociales. Su finalidad, según explican desde este departamento, es “contribuir al desarrollo de políticas públicas” sobre la transformación del cambio de modelo, “a través de la implementación de soluciones innovadoras de transición hacia servicios de apoyos comunitarios y personalizados”. Trabajan en el ámbito de los mayores, la discapacidad, la infancia y las personas sin hogar, los grupos de población “más afectados por procesos de institucionalización no deseados”.
Ahí es donde entran Rosa, B. y Francisco. A los tres les ha cambiado la vida en el último año, a la primera a través de muchas más horas de atención de las que tenía antes, a la segunda con una familia que la ha acogido, que recibe formación específica para ello e incluso un salario, y al tercero con una vivienda con apoyos, que no existe en la cartera de servicios sociales de su comunidad. Forman parte de algo que podría ser, pero que todavía no es. Un modelo que, para prosperar, requerirá de mucha inversión y también de un cambio de mentalidad.
Se ha creado un laboratorio de innovación en el que participan todos los proyectos piloto. La idea, según Derechos Sociales, es que a final de año exista una base de datos de “evidencias y hallazgos” que permita a los poderes públicos avanzar en este nuevo modelo “basado en la evidencia, tanto en relación al impacto que tienen [los proyectos] en la calidad de vida de las personas que necesitan apoyos”, como en las personas que cuidan, y también “en relación a la sostenibilidad y el coste efectividad”. Estas 20 iniciativas han influido ya en el diseño de la Estrategia estatal para un nuevo modelo de cuidados en la comunidad, un documento que fijará la hoja de ruta del país entre 2024 y 2030 en este ámbito y que el Consejo de Ministros aprobará en las próximas semanas. “No va a ser un cambio de la noche a la mañana. Es una senda ardua, pero indispensable”, explicó esta semana el ministro Pablo Bustinduy. Este camino ya han empezado a andarlo Rosa, B. y Francisco.
“Como en casa no se está en ninguna parte”

Rosa Prat, 89 años
Recibe ayuda a domicilio casi seis horas al día y gracias a eso los cuidados se adaptan a “su ritmo vital”, según cuenta su hija
Son las 16.15 y Rosa Prat está sentada en un sillón de su casa, en un edificio de Manresa que su familia compró “cuando la guerra de los franceses”. Desde entonces todos han vivido aquí. “Como en casa no se está en ninguna parte”. Así empieza la conversación, en un salón con vistas a un jardín y adornado con cuadros que pintó su marido o que le regalaron sus amigos. Y con fotos de sus hijos y sus siete nietos.
Forma parte del proyecto Vivir mejor en casa, de la Sociedad Española de Geriatría y Gerontología (SEGG). En los municipios catalanes de Reus y Manresa se están centrando en la prevención de la institucionalización. Laura Atarés, coordinadora general del proyecto, explica que disponen de un grupo control, en el que no se hace nada más que observar cómo viven las personas en sus hogares y cómo son cuidadas por sus familiares y por los servicios que otorga la ley de dependencia, y uno de intervención, en el que aumentan hasta tres horas y media diarias la ayuda a domicilio y dan formación, tanto a trabajadores como a cuidadores familiares. Este último grupo está formado por 53 personas y Rosa es una de ellas. Atarés añade que están buscando, junto a los ayuntamientos participantes, la manera de seguir dando apoyo a estas personas una vez acabe la financiación europea, “pero aún no hay nada definido”.

Rosa pasó la pandemia sola en casa, y muy bien, dice. Pero desde entonces ha pegado un bajón. Sus hijos contrataron a una trabajadora que entre semana pasa las noches en la vivienda, por si necesitara algo, y también las mañanas. Solo contaban con dos horas y cuarto de ayuda a domicilio a través de la ley de dependencia, de lunes a viernes. Cerca de 344.000 personas reciben este servicio en España. Para los grado dos, como el que tiene Rosa (el intermedio de tres niveles de dependencia), la media es de 1,68 horas.
Así que para cuidar a Rosa, sus hijos se turnaban por las tardes y los fines de semana. Cuenta su hija pequeña que en ese tiempo lo hacían como podían, y que su madre se adaptaba a todo. “Pero yo venía aquí, tenía que teletrabajar y le decía: hoy no puedes ver la tele”, recuerda. Y le pesa. Incluso el año pasado, por estas fechas, cuando la trabajadora tuvo su primer turno de vacaciones, probaron una residencia. 15 días. “Me sentía como un mueble, aparcada”, dice Rosa.

Poco después escucharon hablar del proyecto. “Yo destacaría que ahora mamá va a su ritmo vital, y esto es muy importante. Con proyectos como este se puede conseguir, porque con la cuidadora hay un vínculo muy bonito”. Marisol, gerocultora de 47 años, se sienta cerca. Prefiere no dar su apellido. Lleva un año trabajando todas las tardes con Rosa, de 15.00 a 20.45.
Las jornadas siempre empiezan igual: no perdona el café con unas galletas. Hacen gimnasia. Necesita ayuda para caminar, da pequeños pasitos. Suelen jugar al dominó o al parchís. Marisol le cocina el menú semanal y ven juntas series de crímenes. La SEGG destaca que hay menos personas que quieren irse a una residencia en el grupo que recibe ayuda que en el que no (un 3% frente a un 14%), se debe a que sienten que están bien cuidados en casa. Y que la sobrecarga de los cuidadores familiares es menor. Pero la hija de Rosa cree que lo importante no es eso. “Es ella. Es imposible que mamá esté mejor cuidada que ahora”.
“Esta era su última oportunidad para tener una vida normalizada”

LOS ANTORANZ CAÑAS
B., de 15 años, llevaba casi dos viviendo en un centro para menores tutelados, y desde hace ocho meses es una más de esta familia gracias a un acogimiento especializado
B. [de la que damos solo su inicial para proteger su identidad] es la más alta de la familia Antoranz Cañas. A sus 15 años, mide 1,75. Cuando llegó a casa, hace ocho meses, iba encorvada, mirando al suelo. Ya no. Como buena adolescente, asiste a la charla siempre con el móvil cerca. Su sueño es ser idol, como se conoce a las estrellas del pop coreano, K-pop. Así que se pasa el día cantando y bailando, aseguran Juanjo (47 años) y Susana (58). En su habitación, un micrófono corona la mesa de estudios. Es su lugar favorito de la casa: un cuarto para ella sola. Ya no lo comparte, como en el centro de menores en el que vivió casi dos años junto a otros siete jóvenes. Unas luces de colores adornan el techo, las enciende cada noche al acostarse. Odia la oscuridad.
Su vida no ha sido fácil, pero ni ella ni su familia de acogida entra en detalles, para protegerla. Sus padres proceden de fuera de España pero ella nació aquí. Ahora tiene un nuevo hogar.

Susana y Juanjo siempre quisieron acoger a un menor. Su hijo Nacho, de 21 años, estudia Historia. Tiene el síndrome de Alström, una enfermedad rara, y es sordociego, aunque puede escuchar gracias a audífonos. Ellos, junto a tres perros que corretean por la casa, son el núcleo familiar que convive con B. Otros dos hermanos ya están independizados. Cuando el matrimonio tuvo estabilidad, decidió dar el paso y se encontró con el proyecto de Aldeas Infantiles Acoges+. La particularidad es que se trata de un acogimiento especializado, con dedicación exclusiva. Toda la familia recibe formación, especialmente Susana, que tiene un contrato a jornada completa y percibe un salario de unos 1.500 euros netos (1.910 euros brutos). “Pero que a nadie se le ocurra embarcarse en esto por el dinero”, advierte ella.
A esta familia le ha cambiado la vida para bien, para muy bien. B. tiene discapacidad. Por lo visto es especialista en hacer batidos de fresa. Afirma que en casa está “mejor”. “En el centro si ponías algo en la nevera que te gustaba, te lo podían quitar, había más follones”. Juanjo, que es maestro de infantil, lo expresa de otro modo: “Hace un tiempo nos dijo que se siente segura; el otro día le mandó un mensaje a Susana que acababa con ‘te quiero mucho”. La mujer añade: “Los niños vienen con una mochila muy grande detrás. Entendemos que donde realmente sanan es en una familia”.

Hay más de 17.000 menores viviendo en centros residenciales en España, según datos de final de 2022. Cuanto mayores son, más difícil lo tienen para que alguien quiera acogerlos. Una complejidad que aumenta si padecen alguna enfermedad o tienen discapacidad, o si forman parte de un grupo de hermanos que van juntos. “Nos dijeron que este acogimiento era su última oportunidad para poder regresar a una vida normal”, recuerda Susana. Juanjo añade: “Con su discapacidad, podría haber estado institucionalizada toda la vida”.
Ahora mismo hay 15 familias participando en este proyecto de Aldeas Infantiles, a las que ya se les ha asignado un menor o un grupo de hermanos, todos con necesidades especiales, en Castilla-La Mancha, Madrid, Cantabria y Galicia, explica Teresa Molina, directora del área de Infancia y Juventud de esta entidad. Todas las autonomías se han comprometido “a seguir con el proyecto” cuando acaben los fondos europeos. Y añade que una parte nuclear es “el apoyo individualizado a la familia, con formación específica”.
En estos ocho meses, los engranajes en casa se han ido engrasando. Nacho lo explica así: “Cuando llegan, intentan ponerte a prueba”. Juanjo continúa: “Primero llega el periodo de luna de miel, en el que todo es maravilloso. Después te retan. Piensan ‘me vas a fallar, como el resto’. Cuando se dan cuenta de que por mucho que la líen, vamos a estar ahí siempre con ellos, de repente su cabeza hace pum”. Según Susana, “eso es lo que sana”.
"Vivir en este piso ha sido un regalo, un salvavidas"

FRANCISCO CASTILLEJO, 43 años
Tiene discapacidad física y pasó de una residencia a una vivienda con apoyos que no comparte con nadie
A Francisco Castillejo le encantan los videojuegos y dice que manejar su silla de ruedas eléctrica es parecido a utilizar los mandos de la consola. Tiene 43 años y una enfermedad neurodegenerativa: “Polineuropatía periférica. Poco a poco perdí la movilidad de las piernas, ahora me está yendo para arriba y a ver cómo acaba”. La misma dolencia que tuvo su madre, y que también padece una de sus hermanas. Las navidades de 2022 estaba destruido. “Es una época dura, yo estaba solo en la residencia, no venían a verme, me pasaba el día poniendo villancicos. Me dio una depresión muy fuerte”. Incluso llegó a plantearse la eutanasia. Pero un día Olga Tena (responsable del proyecto en Zaragoza) y una compañera fueron a exponer el Proyecto Rumbo, y algo comenzó, muy poco a poco, a cambiar.
Ofrecían a residentes de centros para personas con discapacidad física de Zaragoza la posibilidad de vivir durante un año en un piso con apoyos de asistentes personales. Solo encontraron dos viviendas en toda la ciudad realmente aptas (630 euros de alquiler). La limitación es que, desde el principio, advirtieron de que se trataba de un año, y nada más.
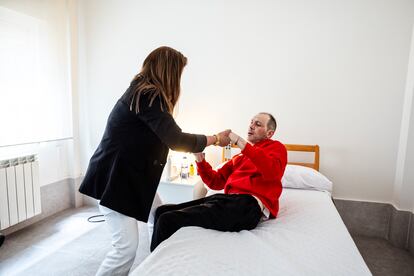
Así llegó Francisco a esta casa, que dispone de un mecanismo para abrir tanto el portal como la puerta de la entrada con un botón, para bajar los armarios de la cocina a su altura también pulsando una tecla, y que dispone de sensores de teleasistencia avanzada, que miden sus rutinas diarias y, en caso de detectar algún cambio de patrón, dan la voz de alarma.

“Yo soy un poco autista, me gusta estar solo, y el comedor de la residencia era una locura. Uno se quejaba porque los macarrones tenían mucho tomate, el otro porque tenían poco. Estaba cansado. Te meten allí y te dicen que vas a estar allí hasta que te mueras, dicho así. Y luego me sale el piso este… ha sido un salvavidas”. Él trabajó en mantenimiento hasta que su enfermedad le impidió seguir. Tiene una incapacidad y percibe 770 euros al mes. Su plaza pública en la residencia se lleva el 75% de sus ingresos. “Yo antes compartía piso, un cuarto sin ascensor. Me puse mal y me llevaron al hospital, me dijeron que no podía volver a mi casa, de allí pasé a un hotel y de ahí, a la residencia”, recuerda. Un centro para 88 personas, en el que aún conserva su plaza.
En el piso, situado al lado de otro que también ocupa un participante del proyecto, está atendido por cuatro asistentes personales que se van turnando, y que se adaptan a sus horarios. Acuden para ayudarle a levantarse, a vestirse y asearse. También para llevarle la comida, para ayudarle a acostarse a la hora de la siesta y a levantarse después. Le acompañan al banco, o a comprar. Y le ayudan a acostarse. Pero él decide la hora. “En la residencia no podía ver el fútbol. A las diez te metían en la cama, cuando el partido estaba en lo mejor. Y como había toque de queda, tampoco podía verlo fuera”. “Ahora decido si entro, si salgo, si viene un amigo a casa, invito a mi sobrina a quedarse a dormir...”, explica.
El proyecto Rumbo en realidad es más amplio que esta iniciativa en concreto. Lo desarrollan cinco entidades, lideradas por la Confederación Española de Personas con Discapacidad Física y Orgánica (Cocemfe). Lucía Chapa, su responsable, explica que están presentes en Andalucía, Cataluña, Galicia, Castilla y León y Aragón, con “68 soluciones innovadoras”. Entre ellas, seis viviendas de transición, como en la que reside Francisco. Aún no disponen datos sobre cuánto cuesta mantenerlas, los tendrán a final de año.
El Ministerio de Derechos Sociales señala que todos los proyectos “contemplan estrategias de sostenibilidad de las soluciones planteadas”. En la práctica, no siempre es posible.
Como le ocurre a Francisco, que a finales de junio regresará a la residencia, y ya están trabajando con él en esta transición. Pero el Francisco que vuelve no es el mismo que el que se marchó. El proyecto va más allá del propio piso, sino que se diseña un plan de apoyos. Él había descuidado su salud, incluso su aspecto físico. “Se fijaron objetivos como comprar ropa que le guste, por ejemplo, conectarle con la trabajadora social de base, que mejore su salud y que retome la relación con su entorno”, explica Olga Tena. Su primera depresión llegó con la muerte de su padre, hace años, y desde entonces había perdido el contacto con sus hermanas. “Este fin de año fui a Barcelona a casa de una de ellas”, recuerda Francisco. Ahora va al gimnasio, y a rehabilitación. Ha retomado su vida. “He vuelto a tener ganas de vivir. A decir: mañana quiero levantarme”.
Créditos
Sobre la firma





